Informatie rondom anesthesie, pijnstilling en de operatieafdeling (kind tot 16 jaar)
Anesthesiologie
Voordat je kind geopereerd wordt, is het belangrijk dat je weet wat jouw kind te wachten staat. De operateur, de anesthesioloog en hun teams zullen jou en jouw kind dan ook zo goed mogelijk mondeling hierop voorbereiden. Het is echter ook belangrijk, dat je het nog eens rustig na kunt lezen. Daarvoor heb je al een folder gehad over de specifieke operatie van jouw kind en in aanvulling hierop kun je nu over de anesthesie, de pijnstilling en de operatieafdeling lezen.
1. Wat is anesthesie?
Anesthesiologie is de wetenschap die zich met de anesthesie bezighoudt. Anesthesie is een toestand van verdoving waarin je pijn niet meer kunt voelen. Er zijn verschillende anesthesietechnieken:
- Algehele anesthesie: bij deze vorm van verdoving slaapt jouw kind en is zich van niets bewust; dit wordt ook wel narcose genoemd.
- Plaatselijke of locoregionale anesthesie: hierbij wordt in principe alleen een deel van het lichaam verdoofd en eventueel verslapt. Deze techniek wordt als aanvulling gegeven boven op de algehele anesthesie, voor de pijnbestrijding na de behandeling. Wanneer dit van toepassing is, wordt dit besproken tijdens de preoperatieve screening.
2. Wat is belangrijk bij anesthesie?
Nuchter zijn
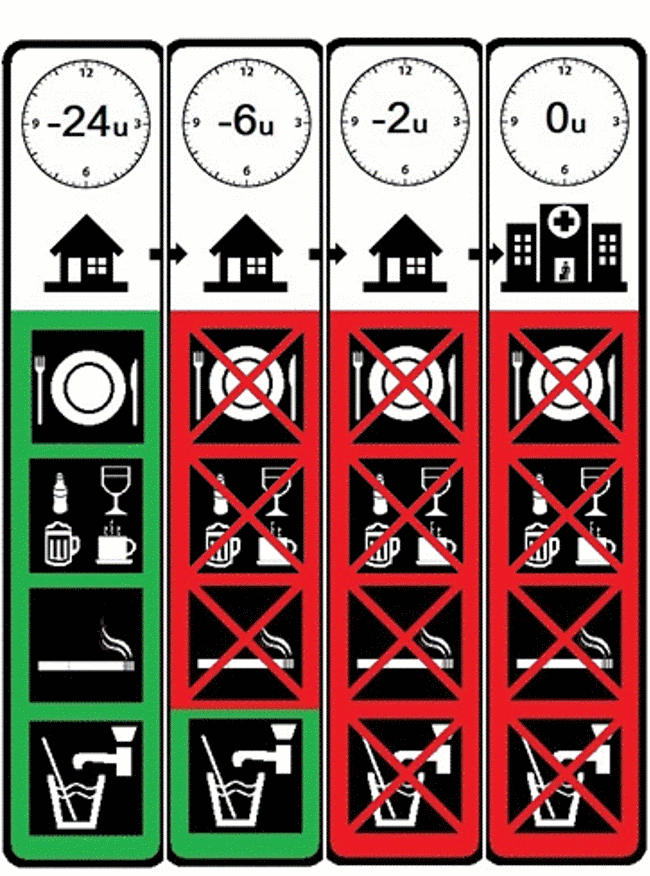
Het is van groot belang dat jouw kind nuchter is voor de operatie.
- Tot 6 uur voor de opnametijd mag je kind eten (licht ontbijt) en drinken (inclusief flesvoeding).
- Tot 1 uur voor de opnametijd mag je kind alleen nog heldere vloeistoffen drinken, zoals water, ranja of thee.
Het is belangrijk om nuchter te zijn, zodat de maag leeg is. Als dat niet het geval is, kan er eten, drinken of maagzuur dat nog in de maag zit, tijdens of rondom de ingreep in de longen terecht komen.
Dat kan leiden tot een zeer ernstige longontsteking en problemen met de ademhaling. Daarom is
het van groot belang dat je kind zich aan de nuchterheidsvoorschriften houdt. Ter verduidelijking is achter in deze folder een pictogram weergegeven waarin het nuchterbeleid nogmaals wordt weergegeven (zie bijlage 1).
LET OP: Als bovenstaande voorschriften niet worden opgevolgd, kan dit betekenen dat de ingreep niet doorgaat.
Medicatie
De medicatie die is aangegeven met “doorgaan” op het medicatieoverzicht dat naar het huisadres wordt toegestuurd of is meegegeven tijdens het gesprek bij de preoperatieve anesthesiologische screening, dient jouw kind op de dag van de operatie met een klein slokje water in te nemen. Voor de overige medicatie vragen wij jou en jouw kind de instructies te volgen, die aangegeven staan op het eerder genoemde medicatieoverzicht.
Op de dag van de ingreep is het van belang om de medicatie en het toegestuurde medicatieoverzicht mee te nemen naar het ziekenhuis.
Anticonceptie
Medicatie die gegeven is tijdens de anesthesie kan ervoor zorgen dat de hormonale anticonceptie verminderd werkzaam is. Daarom dient jouw kind gedurende 7 dagen na de operatie aanvullende anticonceptie (zoals een condoom) te gebruiken om de kans op een zwangerschap te verminderen.
Cosmetica en huidverzorging
Voor de opname is het wenselijk om make-up van het gezicht en nagellak (ook doorzichtige) van de vingers en tenen te verwijderen. Bij gel -of acrylnagels dient er één vinger van elke hand, bij voorkeur de wijsvinger, vrijgemaakt te worden van deze kunstnagels, zodat wij het zuurstofgehalte in het bloed op betrouwbare wijze continu kunnen monitoren.
Op de dag van de operatie wordt bodymilk of bodylotion afgeraden, omdat onder andere onze ECG-stickers (monitoring van de hartslag) dan niet goed blijven plakken.
Hulpmiddelen
Bril, contactlenzen en gehoorapparaten moeten uit of af zijn wanneer je kind naar de operatieafdeling gebracht wordt. Het is daarom raadzaam voor genoemde hulpmiddelen een brillenkoker en/of hoesje mee te nemen. Zorg dat je kind goed heeft uitgeplast vlak voor je kind naar de operatiekamer wordt gebracht.
Allergieën
Het is belangrijk om alle allergieën te vermelden bij de preoperatieve anesthesiologische screening en tijdens de opname. Het is van belang om naast de allergieën voor medicatie, ook allergieën voor bijvoorbeeld voedingsmiddelen te melden.
3. Anesthesie technieken
3.1 Algehele anesthesie
Algehele anesthesie is meer dan alleen ‘in slaap maken’. Er moeten hierbij (afhankelijk van de soort ingreep) een aantal doelen worden bereikt:
- Je kind mag geen pijn voelen tijdens de operatie;
- Je kind mag niets merken tijdens de operatie/je kind moet bewusteloos zijn;
- De vitale functies moeten stabiel blijven.
Bij sommige ingrepen zijn de volgende doelen ook van toepassing:
- De spieren moeten ontspannen zijn;
- De onbewuste reflexen moeten worden onderdrukt.
De zorg tijdens algehele anesthesie
Je kind krijgt voor elk eerder genoemd doel een apart middel toegediend via het infuus (bij kinderen t/m 10 jaar wordt vaak gebruik gemaakt van een mondkapje om in slaap te vallen, daarna wordt pas het infuus geplaatst). Tijdens het toedienen van de medicatie, wordt er een kapje met zuurstof boven de mond gehouden, daarna valt je kind al snel in slaap.
De anesthesioloog en de anesthesiemedewerker controleren onder andere de ademhaling, hartslag (ECG), bloeddruk en de hoeveelheid zuurstof in het bloed (saturatie). Op grond daarvan zal de anesthesioloog de anesthesie heel nauwkeurig bijsturen. Zo nodig worden bepaalde lichaamsfuncties (bijvoorbeeld de ademhaling) tijdelijk overgenomen. Vocht- en bloedverlies kunnen worden aangevuld. Pijn wordt bestreden met pijnstillende medicatie en/of een locoregionale anesthesietechniek.
Tijdens de algehele anesthesie wordt er ondersteuning geboden bij het ademhalen, waardoor er gebruik gemaakt wordt van een beademingsbuisje. Welk soort beademingsbuisje er wordt gebruikt is afhankelijk van de ingreep.
Wanneer het toedienen van de medicatie gestopt wordt, ontwaakt je kind ook weer uit de algehele anesthesie.
Op de recovery, na de operatie, wordt middels een bladderscan gekeken naar de inhoud van de blaas en wordt jouw kind verder geobserveerd en gemonitord. Afhankelijk van de inhoud van de blaas kan er besloten worden om eenmalig te katheteriseren, om overvulling van de blaas te voorkomen.
Bijwerkingen en/of complicaties van algehele anesthesie
Algehele anesthesie is tegenwoordig zeer veilig. Maar ondanks alle zorgvuldigheid zijn complicaties niet altijd te voorkomen. Complicaties die onder andere mogelijk zouden kunnen optreden zijn:
- Misselijkheid en/of braken
- Keelpijn en heesheid (vanwege het beademingsbuisje)
- Gebitsschade (wanneer het inbrengen van het beademingsbuisje erg lastig is, kan het voorkomen dat er een stukje tand afbreekt)
3.2 Spinale anesthesie
In sommige gevallen kan ervoor worden gekozen om tijdens de operatie in plaats van algehele anesthesie, spinale anesthesie toe te passen. Hierbij wordt een prikje onder in de rug gegeven en lokale verdoving achtergelaten (zonder slangetje). Hierbij wordt de onderste lichaamshelft (van navel tot tenen) verdoofd en kunnen de benen niet meer bewogen worden. De afweging om voor spinale anesthesie te gaan in plaats van algehele anesthesie is afhankelijk van onder andere: de ingreep, leeftijd van je kind, de voorkeur van jou (als ouder) en jouw kind.
Spinale anesthesie is zeer veilig. Maar ondanks alle zorgvuldigheid zijn complicaties niet altijd te voorkomen. Complicaties en bijwerkingen die onder andere mogelijk zouden kunnen optreden zijn:
- Misselijkheid en/of braken
- Hoofdpijn (dit is belangrijk om te melden aan de verpleegkundige of hierover contact op te nemen met de anesthesiologie, achterin deze folder is het telefoonnummer bijgevoegd)
- Tijdelijk moeite met plassen
- Infectie
- Bloeding
- Paresthesieën (pijnscheuten tijdens het prikken)
- Zenuwschade
Voor meer informatie over de anesthesie technieken en mogelijke complicaties kan de website van de vakgroep NVA (Nederlands Vereniging voor Anesthesiologie) geraadpleegd worden:
www.anesthesiologie.nl > Documenten > keuzehulp Anesthesiologie NVA PFN
4. Pijnstilling (analgesie)
Er zijn tijdens en na de operatie verschillende mogelijkheden om de pijn te verminderen:
4.1 Tabletten, capsules, zetpillen of vloeistof die moeten worden ingenomen
4.2 Locoregionale technieken: Epidurale analgesie, perifere zenuwblokkade, caudaal block
De pijnstillende medicijnen (analgetica) kunnen ook gecombineerd worden (multimodale analgesie). De diverse analgetica hebben een verschillende werking, waardoor de doeltreffendheid verhoogd kan worden door ze te combineren.
Hieronder zijn de verschillende facetten van pijnstilling kort toegelicht, voor een uitgebreidere uitleg kun je de bron raadplegen die achter in deze informatiefolder weergegeven staat. De anesthesioloog bepaalt aan de hand van de gezondheid en de ingreep die jouw kind ondergaat welke methode er wordt toegepast. Dit wordt besproken tijdens het gesprek bij de preoperatieve anesthesiologische screening of op de recovery na de operatie.
4.1 Tabletten, capsules of vloeistof die moeten worden ingenomen
Deze pijnstillende medicijnen werken meestal bij alle soorten lichte pijn. Voor ernstige pijn kan het soms onvoldoende zijn. Bij kinderen wordt er vaak op de operatieafdeling al pijnstillende medicatie middels een zetpil of door het infuus gegeven.
Er kan beslist worden om medicatie via het infuus te geven, dit gebeurt altijd als je kind nog in het ziekenhuis is, waar je kind gemonitord kan worden. Via deze toedieningsweg werkt het snel in en kan bij hevigere pijn gegeven worden.
4.2 Locoregionale technieken
Locoregionale anesthesie wordt bij jouw kind toegediend tijdens de algehele anesthesie, dus wanneer je kind in slaap is. De locoregionale technieken zijn onderdeel van de pijnbestrijding (multimodale analgesie).
4.2.1 Perifere zenuwblokkade
Dit is een vorm van locoregionale anesthesie waarbij een gedeelte van het lichaam (een arm of een been) tijdelijk gevoelloos en krachteloos gemaakt wordt. Dit gebeurt door een verdovingsmiddel rond een zenuw te plaatsen, waardoor de zenuwgeleiding tijdelijk uitgeschakeld wordt.
Een groot voordeel van een zenuwblokkade is dat dit (afhankelijk van de medicatie die wordt gebruikt) 4 tot 24 uur na de operatie een deel van de pijn wegneemt en het de behoefte naar andere pijnmedicatie verlaagd.
Verschillende soorten zenuwblokkades:
- Verdoving van schouder/arm/hand (interscaleen, supraclaviculair of axillair blok) Hierbij wordt de zenuwbundel in het hals/schoudergebied of de oksel/bovenarm verdoofd.
- Verdoving van het been/de voet (femoraal of poplitea blok). Hierbij wordt de zenuwbundel in de lies of de knieholte verdoofd.
Bijwerkingen en complicaties van een perifere zenuwblokkade:
Een perifere zenuwblokkade is een zeer veilige techniek. Maar ondanks alle zorgvuldigheid zijn complicaties niet altijd te voorkomen. Complicaties die onder andere mogelijk zouden kunnen optreden zijn:
- Infectie
- Bloeding
- Zenuwschade
4.2.2 Caudaal blok
In sommige gevallen kan je kind een caudaal blok krijgen, hierbij wordt er een prikje onderin de rug gezet (boven het staartbeen). Deze techniek kan worden toegepast bij ingrepen rondom de schaamstreek of bekken.
Mogelijke complicaties en bijwerkingen:
- Tijdelijk moeite met plassen
- Tijdelijk krachtsverlies in de benen
- Risico’s van het prikken (Infectie, bloeding en zenuwbeschadiging).
4.2.3 Epidurale anesthesie
De pijn wordt bestreden met behulp van een epiduraal katheter (dun slangetje) in de rug. Deze techniek wordt gebruikt bij bevallingen, maar kan ook bij operaties aan de longen, de buik en onderste ledematen worden gebruikt (in combinatie met algehele anesthesie). Na het plaatsen kan er een PCEA pomp (Patient Controlled Epidural Analgesia) op de katheter worden aangesloten waardoor er continu of intermitterend een verdovend middel toegediend wordt om de pijn te bestrijden. Daarnaast kan jouw kind zelf, door de blauwe knop in te drukken, ook verdoving toedienen wanneer de standaard instelling niet voldoende blijkt te zijn.
Mogelijke complicaties en bijwerkingen:
- Bijwerkingen zoals lage bloeddruk en krachtsverlies in de benen
- Verschuiving van de katheter
- Tijdelijk moeite met plassen, daarom wordt er meestal een blaaskatheter geplaatst.
- Risico’s van het prikken/plaatsen (zoals mogelijke zenuwbeschadiging, infectie, bloeding en postdurale punctie hoofdpijn)
Voor meer informatie over de benoemde analgesie technieken en mogelijke complicaties kan de website van de vakgroep NVA (Nederlands Vereniging voor Anesthesiologie) geraadpleegd worden:
www.anesthesiologie.nl > Documenten > keuzehulp Anesthesiologie NVA PFN
5. Operatieafdeling
Wanneer jouw kind in het ziekenhuis komt voor de operatie, wordt er een bepaalde route afgelegd. Kinderen (tot 16 jaar) mogen worden begeleid door één ouder/verzorger tot in de operatiekamer. Wanneer je kind slaapt, kun jij als ouder/verzorger wachten op de verpleegafdeling en word je weer opgeroepen wanneer jouw kind op de recovery is. De route op het operatiecomplex is hieronder weergegeven:
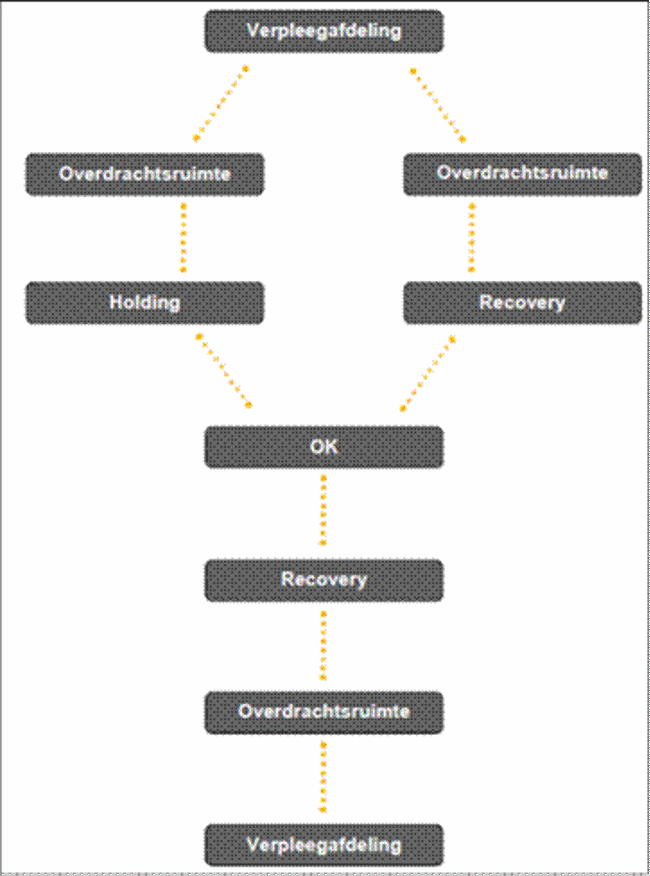
Vanuit de verpleegafdeling wordt jouw kind overgedragen in de overdrachtsruimte aan het personeel van de operatieafdeling en komt je kind in de holding (voorbereidingsruimte). Daar wordt je kind, indien mogelijk, aangesloten aan een hartmonitor (ECG), bloeddrukmeter en een sensor op de vinger om het zuurstofgehalte in het bloed (saturatie) te meten. Je kind krijgt een infuus als dit besproken is op de preoperatieve screening en jouw kind ouder dan 10 jaar is (anders krijgt je kind deze pas als hij/zij onder narcose is).
Daarna gaat je kind door naar operatiekamer. Hier krijgt je kind algehele anesthesie en kan de operatie wanneer je kind slaapt beginnen.
Na de operatie wordt jouw kind naar de recovery gebracht. Hier wordt je kind geobserveerd en gemonitord. Als je kind stabiel genoeg is mag je kind weer terug naar de afdeling. In de overdrachtsruimte wordt jouw kind weer overgedragen aan de afdelingsverpleegkundige.
5.2 Personeel op de operatieafdeling
De anesthesioloog is verantwoordelijk voor de zorg vóór, tijdens en ná de operatie. Vóór de operatie brengt de preoperatieve anesthesiologische screeningsmedewerker samen met de anesthesioloog de lichamelijke conditie volledig in kaart. Dit is belangrijk om de risico’s van de gebruikte anesthesietechniek zo klein mogelijk te houden. Tijdens de operatie past de anesthesioloog de afgesproken anesthesie techniek toe en stuurt deze zo nodig bij. Na de operatie zorgt de anesthesioloog ervoor dat jouw kind op een comfortabele manier wakker wordt en spreekt daarna adequate pijnstilling af.
De anesthesiemedewerker heeft de constante zorg over jouw kind tijdens de operatie voor wat betreft de anesthesie, beademing, hartslag en bloeddruk. Deze constante zorg wordt geleverd onder supervisie van de anesthesioloog. De anesthesiemedewerker assisteert de anesthesioloog tijdens de inleiding en uitleiding van de anesthesie en blijft tijdens de operatie bij jouw kind. Naast de zorg op de operatieafdeling kan de anesthesiemedewerker ook werkzaam zijn als preoperatieve anesthesiologische screeningsmedewerker.
De opererend specialist voert op de operatiekamer de operatie uit. Hierbij krijgt hij/zij assistentie van operatieassistenten. Tijdens een operatie zijn twee à drie operatieassistenten aanwezig die er samen met de opererend specialist voor zorgen dat de operatie voorspoedig verloopt. De operatieassistenten hebben ieder hun kerntaak: instrumenteren, assisteren of omlopen.
Recoveryverpleegkundigen zijn gespecialiseerde verpleegkundigen. Zij bewaken voor, maar voornamelijk na de operatie op de recovery de bloeddruk, hartfrequentie en de hoeveelheid zuurstof in het bloed van jouw kind. Ook controleren zij de wond en wordt er een 'pijnscore' afgenomen. Mede op grond hiervan kiest de anesthesioloog een voor jouw kind geschikte vorm van pijnmedicatie. Er wordt gezorgd dat je kind geen moment alleen gelaten wordt, totdat hij/zij in de sluis weer wordt opgehaald door de afdelingsverpleegkundige. Naast de zorg op de recovery kan de recoveryverpleegkundige ook werkzaam zijn als preoperatieve anesthesiologische screeningsmedewerker en medewerker van de Acute Pijn Service.
5.3 Voorbereidingsfilm kinderen
Als voorbereiding op de operatie is er een voorbereidingsfilm die je met jouw kind kunt bekijken, het wordt sterk geadviseerd om dit thuis voor de operatie te doen. De QR code kun je scannen met je smartphone/tablet (middels een QR reader), daarna kun je het filmpje downloaden.

6. Veiligheid en kwaliteitsnormen
Het Anna Ziekenhuis wil jouw kind behandelen in een zo veilig mogelijke omgeving. Daarom hebben wij het Qualicor (voorheen NIAZ) ingeschakeld. Dit is een onafhankelijk instituut dat kwaliteitsnormen voor zorginstellingen opstelt en op hun verzoek toetst. Kijk op www.qualicor.eu.
Om zoals hierboven genoemd jouw kind zo veilig mogelijk te kunnen behandelen, wordt er vanuit gegaan dat alle bijzonderheden in de gezondheidssituatie van jouw kind gemeld worden. Wanneer je nog aanvullingen hebt of er zijn veranderingen in de gezondheidstoestand of medicatie van jouw kind, dan verneemt het team anesthesiologie dit graag van jou. Ook wanneer je kind last heeft van ernstige bijwerkingen en/of complicaties na de operatie, welke gerelateerd kunnen zijn aan de anesthesie, kan er contact opgenomen worden met onderstaand telefoonnummer.
7. Vragen
We willen je zo goed mogelijk informeren. Daarom heb je gesprekken met de operateur, anesthesioloog of de anesthesiologische screeningsmedewerker. Daarnaast is het handig om nog het één en ander na te kunnen lezen over de desbetreffende anesthesietechniek en de gang van zaken op de operatieafdeling. We hopen dat middels deze informatiefolder jouw vragen beantwoord en eventuele onzekerheden weggenomen zijn.
Contact
Als je toch nog vragen hebt over de anesthesie, dan kun je contact met ons opnemen via onderstaand telefoonnummer:
Preoperatieve anesthesiologische screening: 040 286 4810
Je kunt onze folders ook vinden op de website van het Anna Ziekenhuis:
www.annaziekenhuis.nl menu > specialismen en centra > anesthesiologie
Voor de uitgebreide informatie over de verschillende anesthesietechnieken kun je de website van de NVA (Nederlandse Vereniging voor Anesthesiologie) raadplegen:
www.anesthesiologie.nl > Documenten > keuzehulp Anesthesiologie NVA PFN
Bijlage 1 Pictogram nuchterheidsvoorschriften